visita a la planta covid i a l'uci
“Ha sigut com una guerra”
Gairebé dos anys després de l’esclat de la pandèmia, el Diari s’endinsa a l’interior de l’hospital de la mà dels sanitaris, que recorden la gravetat de la crisi i segueixen al peu del canó tot i el cansament.
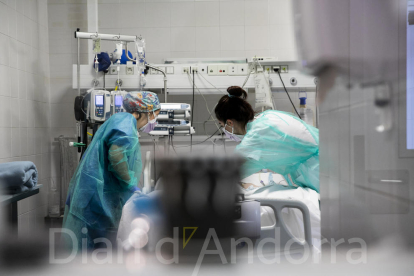
Fa gairebé dos anys que la pandèmia va irrompre en les nostres vides per capgirar de dalt a baix el nostre dia a dia, la nostra manera de relacionar-nos, de treballar, fins i tot d’estimar. La virulència de la Covid en els nostres actes més quotidians ha provocat que gairebé hàgim normalitzat la seva presència. Ara, amb l’arribada d’òmicron i el relaxament de les restriccions comencem a veure la llum al final del túnel. Quan traspasses les portes de l’hospital, però, apareix un món paral·lel que et recorda inevitablement que encara no s’ha acabat i que el que ha passat no ha estat una broma. Entre els passadissos de l’UCI, una infermera a punt d’entrar a un box per atendre un dels pacients que està intubat confessa, amb un tímid somriure que no aconsegueix amagar l’esgotament acumulat, que “per a nosaltres això ha sigut com una guerra”.

I és que ara lluny queden els aplaudiments diaris en reconeixement a la tasca dels sanitaris que es feien cada dia a les vuit del vespre, però la seva feina continua sent imprescindible. “A cada onada hem viscut un increment de pacients i això vol dir més feina perquè a més l’augment no és gradual, és sempre de cop”, explica el cap de l’UCI, Mario Alfaro, que ens ha d’atendre per telèfon perquè acaba de donar positiu i està confinat. “Hem pseudonormalitzat acostumar-nos a aquesta dinàmica de treball”, indica. En aquest sentit, remarca que les darreres setmanes els diaris s’han omplert de titulars que anunciaven una baixada de la pressió hospitalària per la menor gravetat d’òmicron. Aclareix, però, que tot i que és cert que el nombre de pacients greus amb la nova variant és menys, la feina que tenen és molta “perquè atenem els pacients Covid però també els no Covid”. La complexitat dels casos, afegeix, implica una major dedicació per part dels professionals de l’hospital. “Al principi la gent ens aplaudia però és important remarcar que ara continuem tenint molta feina i per al personal està sent molt dur”, deixa clar Alfaro, que no perd l’ocasió d’agrair la tasca de tot el seu equip. El seu company, l’infermer referent de la unitat, José Martos, que ens atén in situ a l’UCI, també deixa clar que “les xifres estan baixant però darrere de cada número hi ha una història que nosaltres coneixem tant per part del pacient com de la família”.
Entre els passadissos de la planta habilitada per als pacients amb Covid i els de l'UCI és inevitable percebre el cansament dels professionals sanitaris que fa dos anys que lluiten sense parar contra el virus. Mentre al carrer la percepció de la virulència de la pandèmia va variant especialment en funció de les restriccions de cada moment, dins de l'hospital la sensació és de veure una pel·lícula repetida. “Fa dos anys que vivim el dia de la marmota”, en paraules de Martos. Contràriament al que podria semblar, els professionals sanitaris guarden un bon record de la primera onada. “No la recordo malament perquè vam fer molt d'equip, tothom estava molt motivat i implicat. Vam estar dos mesos treballant dia sí, dia no, amb torns de 12 hores. Tothom ho va donar tot”, explica la doctora Odile Sarroca, cap de servei d'Especialitats de Medicina i un dels puntals forts durant la pandèmia mentre ens acompanya, juntament amb l'infermer referent de la planta, José Ortega, a la zona habilitada per atendre els pacients positius. L'espai s'ha anat adaptant a les necessitats canviants de la pandèmia, com també ho han fet els protocols. Amb una mascareta FFP2 i el gel hidroalcohòlic a les mans, travessem el paravent que separa la part dedicada a Covid de les altres malalties. Dos anys després, la situació ha canviat. “Ara tothom està molt cansat, està sent molt llarg”, confessa Ortega.

El que recorden amb més fatiga és el repunt de casos de la darrera onada amb la variant Delta. “No ens ho esperàvem i va ser molt dur a nivell psicològic”, reconeix l’infermer responsable de la planta. Coincideix a destacar la dificultat d’encarar psicològicament la darrera onada el responsable de l’UCI perquè “ens va sorprendre molt i hem hagut de combinar els pacients Covid amb els no Covid”. L’infermer referent de la unitat de cures intensives, José Martos, accentua el “desgast psicològic” de la crisi i afegeix que “aquí hem vist de tot”. El més dur, afirma amb contundència, “és quan et veus obligat a iniciar la ventilació mecànica a un pacient perquè no saps si es podrà tornar a despertar”.
Pànic a l’UCI
Un dels aspectes més difícils que recorden al llarg dels ja gairebé dos anys de pandèmia és la comunicació amb els familiars. Els dos sanitaris responsables de la planta Covid indiquen que la “sobreexposició d’informació” sobre el nombre de casos greus i les morts provocades per la Covid ha generat un gran neguit tant als pacients que havien d’ingressar com als familiars, que no podien entrar a visitar-los. “Recordo trucar a una dona i explicar-li que el seu marit estava greu i demanar-li que parés el cotxe perquè estava conduint i plorant molt nerviosa”, relata Ortega. Asseguren que durant aquest temps han viscut històries molt tràgiques, amb casos en què diversos membres d’una mateixa família havien d’estar ingressats i separats. “Hi ha gent que li costa molt adaptar-se i que porta molt malament estar tancat sense poder rebre visites”, comenta Ortega. Els pacients eren conscients de la gravetat de la situació i sovint fins i tot intentaven rebaixar els símptomes que tenien, sobretot si hi havia l’ombra d’haver de baixar a l’UCI. “La paraula UCI fa molta por perquè saben que poden estar temps intubats i fins i tot alguns intentaven dir que es trobaven millor per evitar-ho”, exemplifica Sarroca. “Tenen pànic a anar a l’UCI per si no tornen a pujar”.
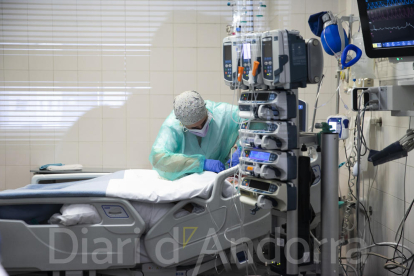
Ara, el menor nombre de casos greus que ha provocat l’òmicron no rebaixa la sensació d’impotència i de gravetat dels passadissos a la unitat de cures intensives. El silenci de la sala es trenca gairebé només pel soroll de les constants dels pacients, la majoria inconscients i intubats, alguns d’ells de bocaterrosa per facilitar la respiració, una imatge difícilment oblidable. “És molt dur per al pacient quan li diuen que ha de baixar a l’UCI i també per als sanitaris que estan de guàrdia i l’atenen. Baixen molt espantats perquè ja han sentit a parlar del que vol dir entrar a l’UCI”, narra l’infermer referent de la unitat. Quan el ritme de pacients és menor, certifica Martos amb un lleuger somriure, “no només es recuperen ells, també ho fem nosaltres”.

Mentre conversem, una infermera es prepara per entrar a un dels boxs per atendre un dels pacients intubats. A l’UCI, el protocol és més exigent que a planta i la doble protecció de guants i els equips especials persisteix en algunes ocasions, fet que provoca que abans de poder entrar a la sala sigui necessari tot un ritual. Inevitablement, les setmanes que els pacients han de romandre a la unitat i que en molts casos es converteixen en mesos crea un vincle entre sanitari i pacient. En aquestes situacions és impossible no col·leccionar una pila d’anècdotes. Les més boniques, és clar, quan poden donar bones notícies i reben l’agraïment de la família i del malalt. “Només per veure que hi ha una persona que ho ha passat molt malament i que millora ja val la pena estar aquí. Són els millors moments”, sentencia Martos. A la memòria de tots, però, també perduren els moments difícils en què inevitablement cal donar males notícies. “És un moment molt dramàtic i no pots evitar recordar tot el pas del pacient, des que arriba fins que s’acomiada de la família perquè sap que ja no sortirà”, declara Martos amb el cor encongit. El cap de l’UCI detalla que per a ell “el més dur és quan el pacient fa una fallada multiorgànica i cal informar la família de l’empitjorament”. “Això és el més difícil que has de fer com a metge”, confessa.

Alfaro exposa que “la nostra generació no havia viscut cap situació com aquesta. És evident que és excepcional”. I tot i que no s’atreveix a comprar-ho amb una guerra com sí que ho han fet altres companys de professió, sí que afirma que “la gravetat de la pandèmia és evident i les conseqüències que ha tingut han afectat a tothom”.
Evolució
El coneixement sobre el comportament del virus ha permès als sanitaris anar adaptant els protocols a mesura que la pandèmia evolucionava. A la planta Covid, els infermers que atenen els pacients es protegeixen amb una bata blava, un gorro i unes ulleres abans d’entrar a l’habitació. Lluny queden, però, els dos guants de protecció i els vestits especials que “ens feien suar molt” i que es mantenen en alguns casos a la unitat de cures intensives. “Al principi hi havia molt desconeixement i molta por”, recorden. “N’hem après durant tot aquest temps i hem vist que el contacte és menys important del que creiem al principi, que ens canviàvem la roba abans d’arribar a casa i anàvem molt protegits”, manifesta la doctora Sarroca. La primera onada, recorden, “va ser un caos”. I el gruix de feina que tenien ni tan sols els permetia a vegades treure’s el mono de protecció d’una visita a una altra.
Els dos responsables de la planta Covid testimonien que Andorra mai va tenir problemes d’abastiment de material sanitari com sí que va passar en altres països. “Veterinaris, hotelers i dentistes ens van cedir molt de material i mai vam tenir la sensació d’estar desprotegits”, afirma Sarroca, tot i reconèixer que a l’inici “anàvem al dia, no podíem fer previsió de res, però tot i així mai ens va faltar material”. “La por era no tenir prou espai per als malalts, perquè l’UCI estava plena i no sabíem què passaria”, recorda angoixada.

Sarroca i Ortega, des de la planta Covid, valoren la col·laboració entre departaments que s’ha forjat arran de la crisi sanitària. Un aspecte que també destaquen des de l’UCI. Mario Alfaro, a més, remarca que amb el temps la capacitat de resposta de l’hospital ha millorat. “La Covid per a nosaltres ja no és nova però la malaltia desencadena una sèrie de processos a l’organisme que complica els casos que ens arriben a l’hospital”, especifica Alfaro. La complexitat d’aquests casos s’ha de combinar amb la feina que també tenen els sanitaris amb altres pacients greus que requereixen tractaments a l’UCI. Per exemplificar-ho, Alfaro indica que el mes de desembre, dels 56 pacients que van atendre a la unitat, 26 tenien o eren conseqüència de la Covid i una trentena, no.

L’hospital també va decidir obrir un canal intern d’ajuda psicològica i de fisioteràpia per tal d’assistir els pacients que portaven més temps sense moure’s o que gestionaven pitjor l’aïllament. En el cas dels malalts que han passat llargues estades ingressats, alguns sense moure’s durant molt de temps, és especialment important la recuperació post-Covid. Mentre parlem amb Sarroca i Ortega a la planta Covid, l’activitat de l’hospital segueix el seu curs. La conversa s’atura uns minuts per saludar l’Oriol Domingo, fisioterapeuta, a qui més tard també ens creuarem pels passadissos de l’UCI. La seva tasca, apunta Sarroca, “és essencial per a la recuperació dels pacients”. Darrere seu, arriba un equip de sanitaris preparats per realitzar radiografies als pacients. Amb la Covid, ens expliquen, s’intenta fer el màxim d’accions sense moure el pacient, de manera que són els professionals de l’hospital els que es desplacen.
Quan això s’acabi faré...
Després de gairebé 730 dies de l’esclat de la crisi tots esperem que el final estigui més a prop. L’arribada de les vacunes ara fa poc més d’un any va crear un oasi d’il·lusió a molts ciutadans que esperaven poder tornar a l’antiga normalitat. Durant tot aquest temps, el vaccí ha ajudat a rebaixar la gravetat dels casos però no ha evitat que els governs d’arreu del món hagin hagut d’imposar restriccions per contenir les noves variants. El llistat de coses a fer quan la crisi passi és llarg per a la majoria de la població i també per als professionals sanitaris. “‘Quan acabi això faré...’ és una frase que sentim sovint entre nosaltres”, comenten rient Sarroca i Ortega. Fer plans és inevitable però l’infermer referent a la planta Covid confessa que “no vull ni pensar si això ja és el final o no perquè després la patacada és més forta”. José Martos, en canvi, afronta la situació des de la confiança. “Jo potser peco d’optimista però vull pensar que aquesta serà l’última gran onada”, desitja. Amb una dosi de precaució, però també d’esperança, ens traiem tots les bates, les llencem, ens rentem les mans amb gel hidroalcohòlic i eliminem la mascareta quirúrgica que portem per prevenció sobre l’FFP2 per acomiadar-nos dels professionals sanitaris que ens han prestat una mica del seu temps per acompanyar-nos per les entranyes Covid de l’hospital amb el desig que el final estigui més a prop que lluny i que quan això s’acabi puguem fer...
"DEIXAR QUE ELS FAMILIARS S'ACOMIADIN ÉS UN ACTE D'HUMANITAT"
A l’inici de la crisi no es permetia l’entrada dels familiars a l’hospital ni tan sols quan el pacient estava a punt de morir, però, ràpidament, expliquen els sanitaris, es va canviar el protocol. Ara quan una persona està al final de la vida, es permet entrar als familiars, amb l’equipament sanitari pertinent, perquè puguin acomiadar-se. “Quan ja has fet tot el que podies i no hi ha sortida, deixar que els familiars s’acomiadin és un acte d’humanitat”, relata l’infermer referent de l’UCI, José Martos. Els sanitaris coincideixen a destacar la dificultat de comunicar amb les famílies, especialment quan s’han de donar males notícies. “Intentem trucar cada dia i donar tota la informació que podem perquè els familiars fa setmanes que no veuen el pacient”, indica Martos. El pas de planta a l’UCI és especialment complicat. “De camí a l’UCI sempre els deixem trucar i molts s’acomiaden perquè saben que hi ha la possibilitat que no es tornin a despertar i escoltar-ho és molt dur”, admet. “Fem el màxim per minimitzar l’angoixa del pacient i dels familiars. Pengem fotos, fem trucades o videotrucades si estan desperts... I el que voldríem seria obrir les portes i deixar entrar a tothom, però no podem”, transmet el cap de l’UCI, Mario Alfaro. La mort, inevitablement, ha acompanyat els sanitaris durant la pandèmia i confessen que hi ha casos que són difícils d’oblidar. “T’ho emportes a casa molts cops però al final també has de sobreviure i tots busquem mecanismes per fer-hi front”, relata Martos.
"AMB LA VACUNA ALGUNS S'HAURIEN ESTALVIAT L'UCI"
Amb la sisena onada ja hem tingut pacients vacunats i no vacunats i això et permet veure el perfil de cada un i ets conscient que hi ha gent que, si s’hagués vacunat, s’hauria estalviat passar per l’UCI”. Així de contundent es mostra el responsable de l’UCI, Mario Alfaro, sobre la gravetat dels pacients sense el vaccí. El doctor remarca que els sanitaris “veiem els casos, més enllà de les dades i sabem que són reals”. En aquest sentit, exposa que dels 37 pacients que hi havia a l’hospital a mitjan de desembre, el 60% eren no vacunats i 7 van morir, fet que suposa una taxa de mortalitat de prop del 20%. La dada se situa al llindar inferior si es miren les dades globals, que oscil·len entre el 20 i el 40%. L’infermer referent a l’UCI, José Martos, explica que una de les anècdotes que més l’ha impactat durant la pandèmia és la resposta d’un pacient després de passar diversos dies intubat. “Es va despertar i el primer que va dir va ser: no m’haureu vacunat, no? Em va deixar perplex”, confessa. Martos reconeix que “portem malament” el fet que hi hagi persones que hagin decidit no vacunar-se “perquè no s’ha entès la necessitat de fer-ho com un bé de salut pública”. “Ens costa d’entendre”, admet. En el mateix sentit s’expressa la doctora Sarroca, responsable de la planta Covid, que afirma que “és frustrant”.
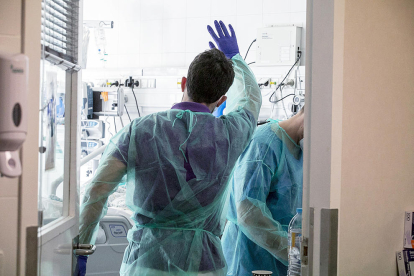
Tots coincideixen, però, que les seves opinions són de portes en fora i que, un cop entren a l’hospital, les conviccions personals queden al marge. “Quan entra un pacient dones el millor de tu sense judicis morals”, sentencia Alfaro. També Sarroca deixa clar que “un cop entres, el pacient és prioritari”, i explica que “molta gent no s’ha vacunat per por i no pots fer-los sentir malament per això”. El que s’intenta des de l’hospital és conèixer els motius pels quals un ciutadà ha decidit no posar-se el vaccí i es passa la informació, anònimament, al ministeri de Salut per tal de dirigir les campanyes a esbair els dubtes que puguin tenir.
11 I 12 DE DESEMBRE
Un cap de setmana per oblidar Hi ha dates que se’ns graven a foc a la ment. I per als sanitaris, el calendari del 2021 tindrà sempre un cap de setmana tenyit de negre. L’últim repunt dels casos delta va ser molt dur per als professionals de l’hospital, que van veure com la planta Covid i l’UCI tornaven a omplir-se de pacients i les restriccions al carrer s’endurien de nou per intentar frenar el cop. A finals d’octubre de l’any passat, recorda José Martos, infermer referent a l’UCI, va començar un degoteig d’ingressos que es va anar incrementant. La data negra arriba “el cap de setmana de l’11 i 12 de desembre, que va ser un calvari”. “A l’UCI vam tenir cinc ingressos de cop i tots van acabar intubats”, narra encara esgarrifat el responsable de la unitat de cures intensives, que va afegir que “va ser un dia desastrós, tant a nivell físic com mental”. El record segueix ben viu també a la memòria de Mario Alfaro, cap de l’UCI, que apunta que “l’increment de pacients va ser del doble en pràcticament una setmana”. “És una quantitat de feina inexiplicable”, assegura.
QUINZE LÍNIES AMB LÍDIA RAVENTÓS
Dos anys tard Per què ara? Em preguntava la Dra. Sarroca. Perquè no ens han deixat abans, li responia. Fa gairebé dos anys que el Diari demanava fer un reportatge vivencial dins l’hospital, com han fet tots els mitjans d’arreu del món durant la pandèmia. Hi havia molts motius per fer-ho. Transparència, rigor, informació, consciència i tenir present que el moment viscut és històric. Gràcies per obrir-nos finalment les portes. Permeteu-me recordar, però, que ajudar els mitjans és també ajudar la memòria col·lectiva.
